การให้อาหารทางหลอดเลือด หรือที่เรียกว่า Total Parenteral Nutrition (TPN) คือการให้สารอาหารครบถ้วนในรูปของสารละลายที่ให้เข้าสู่ร่างกายโดยตรงผ่านทางท่อที่ต่อเข้าสู่หลอดเลือดดำ (Central Venous Catheter หรือ CVC) โดยไม่ต้องอาศัยการย่อยหรือการดูดซึมในระบบทางเดินอาหาร แนวคิดนี้ถูกพัฒนาขึ้นตั้งแต่ช่วงทศวรรษ 1960
ปัจจุบันถือเป็นเครื่องมือช่วยชีวิตที่มีความสำคัญทั้งในหอผู้ป่วยวิกฤติ (ICU) และในผู้ป่วยเรื้อรังที่ไม่สามารถรับประทานอาหารทางปากหรือผ่านทางสายให้อาหารได้ เช่น โรคทางเดินอาหาร
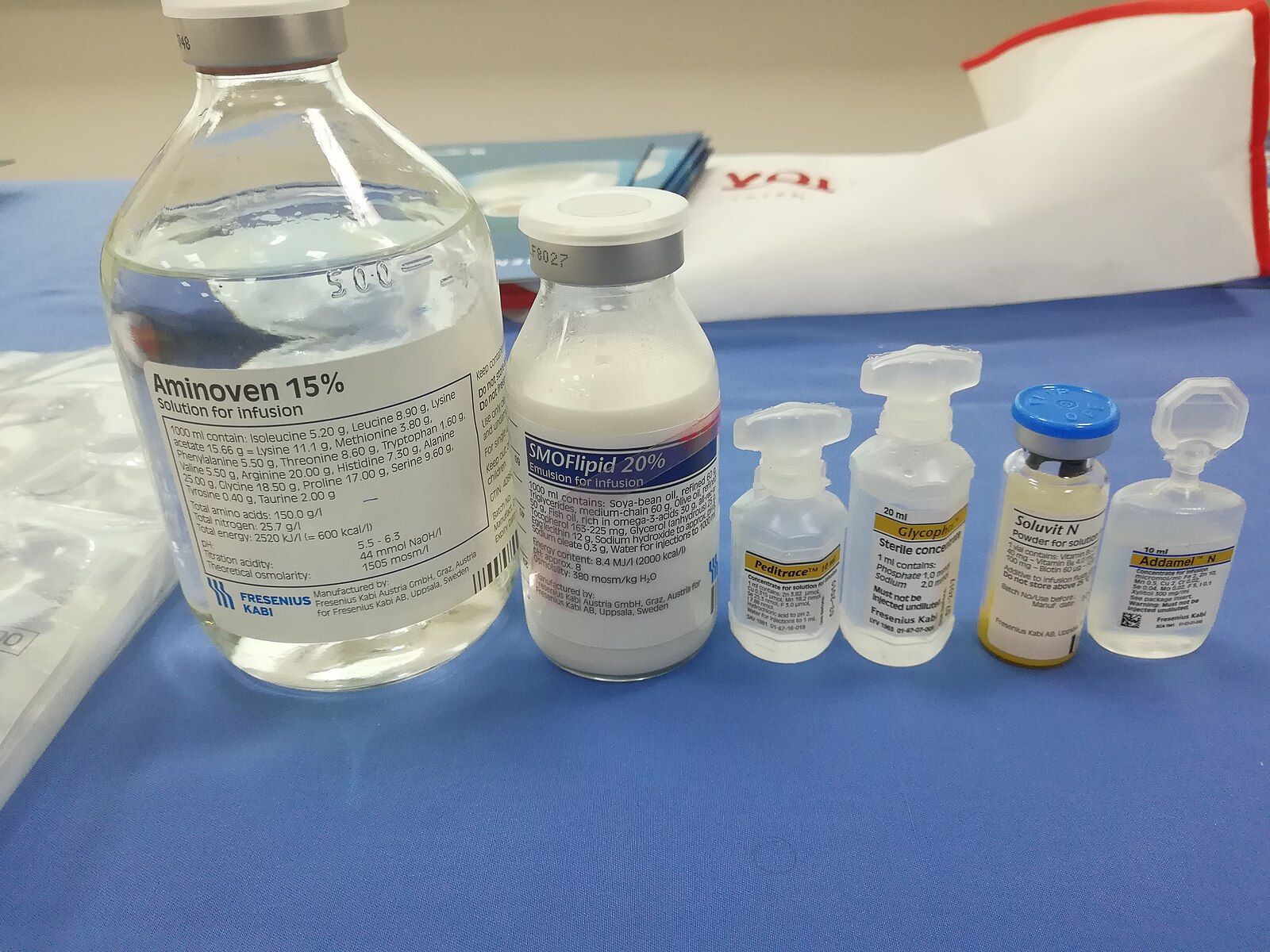
สารละลาย TPN ประกอบด้วยองค์ประกอบหลักที่จำเป็นต่อการดำรงชีวิต ได้แก่ น้ำตาล (Dextrose) โปรตีนในรูปกรดอะมิโน (Amino Acids) ไขมัน (Lipid Emulsion) เกลือแร่ (Electrolytes) วิตามิน (Vitamins) และธาตุอาหาร (Trace Elements) อื่น ๆ ที่จำเป็น สามารถปรับให้เหมาะสมกับความต้องการพลังงานและสภาวะทางคลินิกของผู้ป่วยแต่ละรายได้ ในอดีต Lipid Emulsion มักให้แยกเป็นอีกถุง แต่ปัจจุบันนิยมใช้สูตร 3-in-1 ที่รวมน้ำตาล กรดอะมิโน และไขมันในถุงเดียว ซึ่งช่วยอำนวยความสะดวก ลดความเสี่ยงจากการปนเปื้อน และปรับสมดุลได้ง่ายขึ้น ถุงอาหารสูตร -in-1 จะมาในรูปของถุงแยกสารอาหารทั้งสามแบบออกจากกันในช่วงแรก ซึ่งจะต้องพับและบีบให้แตกเพื่อให้สารอาหารผสมกันก่อนการใช้งาน

นอกจากสูตรพื้นฐานแล้ว สารอาหารบางชนิดยังสามารถปรับให้เหมาะสมยิ่งขึ้น เช่นโพแทสเซียม แมกนีเซียม หรือฟอสเฟตที่ต้องปรับให้ตรงกับภาวะของผู้ป่วย การให้สารเหล่านี้ผ่านถุง TPN ถือว่าปลอดภัยกว่าการให้เข้าหลอดเลือดโดยตรงซึ่งอาจเป็นอันตรายถึงชีวิต เช่น หากให้ Potassium Chloride ที่มีความเข้มข้นสูงโดยไม่เจือจางอาจทำให้หัวใจหยุดเต้นได้ทันที แต่เมื่อผสมอยู่ในถุง TPN จะถูกทำให้เจือจางและสมดุลกับ Osmolarity ของสารละลายทั้งหมด วิตามินเองก็มีรายละเอียดซับซ้อน เนื่องจากมีผลต่อการคงตัวของสารละลาย จึงมักถูกเติมในช่วงสุดท้ายก่อนให้ผู้ป่วย
การผสมถุง TPN ต้องอาศัยความละเอียดสูง เนื่องจากการเติมสารเพียงเล็กน้อยอาจทำให้ Lipid Emulsion สูญเสียความคงตัวและไม่สามารถนำไปใช้งานได้ ในส่วนของอีมัลซิไฟเออร์ซึ่งเป็นตัวทำให้ไขมันผสมกับน้ำ เลซิติน (Lecithin) ถือเป็นตัวเลือกที่ใช้กันมากที่สุด โดยเฉพาะเลซิตินที่สกัดจากไข่ซึ่งสามารถสลายและรวมเข้ากับเยื่อหุ้มเซลล์ของร่างกายได้อย่างปลอดภัย
ข้อบ่งชี้ของการใช้ TPN พบได้ในหลายภาวะที่ระบบทางเดินอาหารไม่สามารถทำงานได้ เช่น ภาวะลำไส้สั้นหลังการผ่าตัด (Short Bowel Syndrome) การอุดตันของลำไส้ การรั่วของทางเดินอาหาร ภาวะลำไส้อักเสบเนื้อตายในทารกแรกเกิด หรือผู้ป่วยมะเร็งที่มีภาวะผอมแห้งรุนแรง (Cachexia)
ในกรณีเหล่านี้ ร่างกายจะไม่สามารถตอบสนองต่อการให้อาหารทางสายยางได้ และหากหยุดให้อาหารจะเกิดภาวะขาดสารอาหาร อย่างไรก็ตามการใช้ TPN ก็มีความเสี่ยง โดยเฉพาะการติดเชื้อในกระแสเลือดจากสายสวน (Catheter-related Bloodstream Infection หรือ CRBSI) ที่อาจนำไปสู่ภาวะติดเชื้อในกระแสเลือดรุนแรง (Sepsis) ได้ รวมถึงภาวะแทรกซ้อนด้านเมแทบอลิซึม เช่น น้ำตาลในเลือดสูง ความผิดปกติของเกลือแร่ในเลือด และภาวะการทำงานของตับผิดปกติที่เรียกว่า Parenteral nutrition–associated Liver Disease (PNALD) โดยเฉพาะในผู้ป่วยที่ใช้ TPN เป็นเวลานาน
ในประเทศไทย การใช้ TPN มักพบในผู้ป่วยวิกฤติใน ICU และผู้ป่วยมะเร็งระยะท้ายที่ไม่สามารถรับประทานอาหารได้เอง แม้จะมีความซับซ้อนและความเสี่ยง แต่ TPN ได้พิสูจน์แล้วว่าเป็นนวัตกรรมที่ช่วยยืดชีวิตและเพิ่มคุณภาพชีวิตให้กับผู้ป่วยที่ไม่มีทางเลือกอื่น
เรียบเรียงโดย
โชติทิวัตถ์ จิตต์ประสงค์
Prince of Wales Hospital
Department of Orthopaedics & Traumatology
Faculty of Medicine, The Chinese University of Hong Kong
อัปเดตข้อมูลแวดวงวิทยาศาสตร์ เทคโนโลยี รู้ทันโลกไอที และโซเชียลฯ ในรูปแบบ Audio จาก AI เสียงผู้ประกาศของไทยพีบีเอส ได้ที่ Thai PBS
“รอบรู้ ดูกระแส ก้าวทันโลก” ไปกับ Thai PBS Sci & Tech