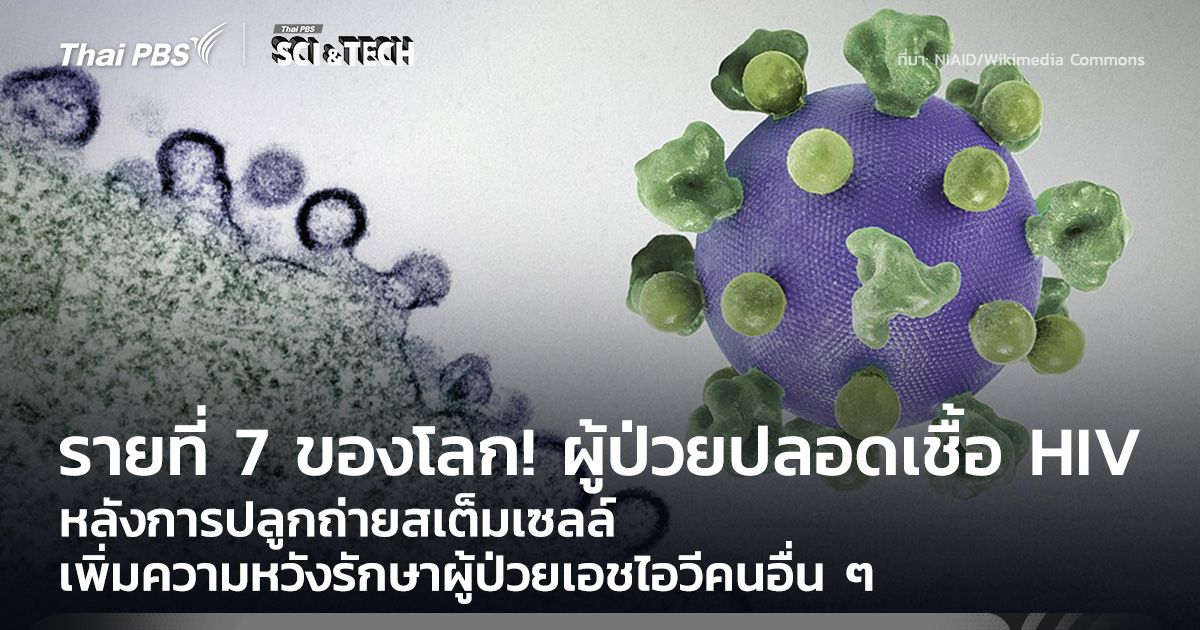
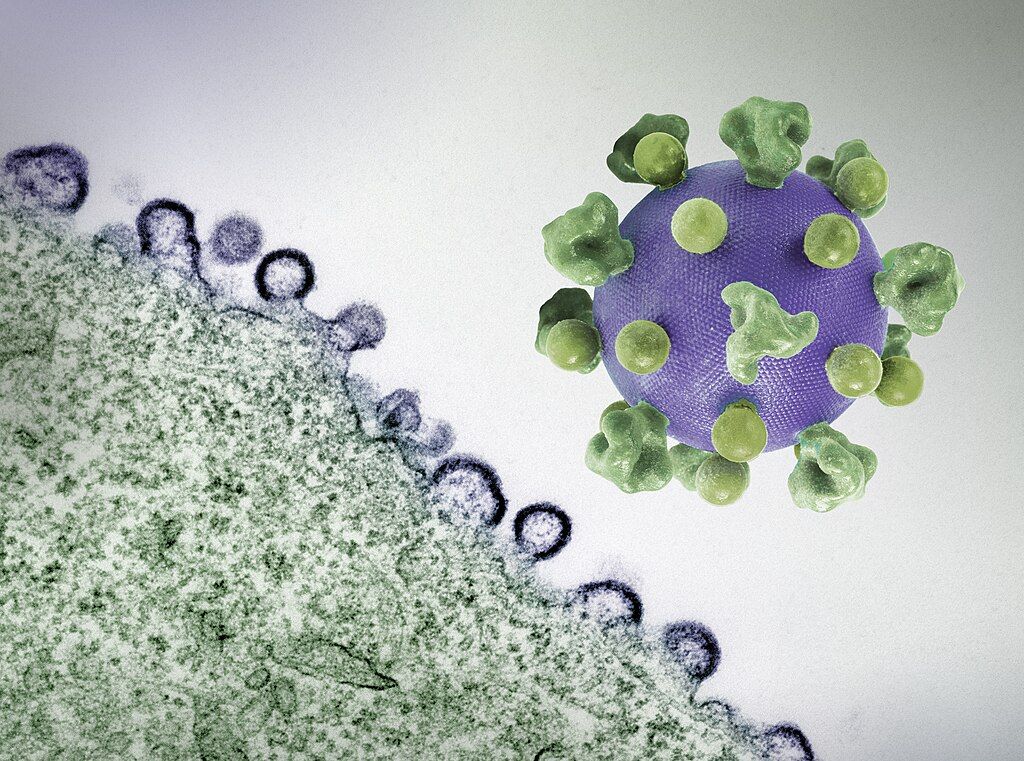
ข่าวดีครั้งสำคัญความหวังผู้ป่วยเอชไอวีทั่วโลก เมื่อผู้ป่วยชายอายุ 60 ปี ซึ่งติดเชื้อ HIV และป่วยเป็นมะเร็งเม็ดเลือดขาว ได้หายจากการติดเชื้อ HIV อย่างสมบูรณ์หลังการปลูกถ่ายสเต็มเซลล์ แม้ว่าเซลล์ผู้บริจาคจะไม่ได้มีความต้านทาน HIV เต็มรูปแบบเหมือนผู้ป่วยที่เคยหายจาก HIV ในอดีต
งานวิจัยที่ตีพิมพ์ในวารสาร Nature ระบุว่า ผู้ป่วยชายวัย 60 ปีในกรุงเบอร์ลิน ประเทศเยอรมนี ได้เข้าสู่ภาวะปลอดเชื้อ HIV อย่างต่อเนื่องกว่า 6 ปี หลังการปลูกถ่ายสเต็มเซลล์ แม้ผู้บริจาคจะไม่ได้มียีน CCR5Δ32 แบบคู่ (homozygous) ซึ่งต้านทาน HIV ได้โดยธรรมชาติ และเคยถูกเชื่อว่าเป็นเงื่อนไขสำคัญที่สุดในการรักษาให้หายขาด
โดย องค์การพิพิธภัณฑ์วิทยาศาสตร์แห่งชาติ กระทรวงการอุดมศึกษา วิทยาศาสตร์วิจัยและนวัตกรรม ให้ความรู้ว่า ผู้ป่วยรายนี้ ซึ่งนักวิจัยเรียกว่า “Berlin patient 2” (B2) ได้รับสเต็มเซลล์เพื่อรักษามะเร็งเม็ดเลือดขาวชนิดเฉียบพลันแบบไมอีลอยด์ (Acute myeloid leukemia: AML) ในปี 2015 และตัดสินใจหยุดยาต้านไวรัส (ART) ในปี 2018 และจนถึงวันนี้กว่า 6 ปี ไม่พบร่องรอยของไวรัส HIV ใด ๆ ทั้งในเลือดและเนื้อเยื่อระบบทางเดินอาหาร โดยการตรวจละเอียดระดับโมเลกุลไม่พบไวรัสที่สามารถแบ่งตัวได้อีกต่อไป
ผู้ป่วย HIV ที่เคยหายขาดก่อนหน้านี้มักได้รับสเต็มเซลล์จากผู้บริจาคที่มียีน CCR5Δ32 แบบคู่ (homozygous) ซึ่งทำให้เซลล์ภูมิคุ้มกันมีความต้านทาน HIV โดยธรรมชาติ แต่ B2 ได้รับสเต็มเซลล์จากผู้บริจาคที่มี CCR5Δ32 เพียงหนึ่งข้าง (heterozygous) ซึ่งยังมี CCR5 ปกติอยู่ นั่นหมายความว่า เซลล์ยังสามารถติดเชื้อ HIV ได้ในทางทฤษฎี อย่างไรก็ตาม ในการติดตามยาวนานหลายปี ไม่พบไวรัสที่ยังแบ่งตัวได้ (replication-competent HIV) และระดับภูมิคุ้มกันจำเพาะต่อ HIV ลดลงเรื่อย ๆ ซึ่งสะท้อนว่าไม่มีไวรัสหลงเหลือกระตุ้นร่างกาย นอกจากนี้ แบบจำลองทางคณิตศาสตร์คาดว่าโอกาสกลับมาของไวรัสภายใน 6 ปี ต่ำกว่า 0.1% ซึ่งทำให้นักวิทยาศาสตร์เชื่อว่า การมีสเต็มเซลล์ที่มีความต้านทาน HIV โดยกำเนิดนั้น อาจไม่ใช่เงื่อนไขจำเป็นอีกต่อไปสำหรับการรักษาให้หายขาด
งานวิจัยเสนอว่าสิ่งสำคัญในการรักษาอาจไม่ได้ขึ้นอยู่กับยีนที่มีการกลายพันธุ์แบบคู่ (CCR5Δ32/Δ32) เพียงอย่างเดียว แต่อาจมีหลายกลไกสำคัญที่ร่วมกันทำให้ไวรัสหายไป ทั้งผลจาก Graft-versus-reservoir effect ที่สเต็มเซลล์ของผู้บริจาคเข้าไปสร้างระบบภูมิคุ้มกันใหม่ในร่างกายผู้ป่วย และกำจัดเซลล์เดิมของผู้ป่วยที่ยังมีไวรัสหลบซ่อนอยู่ได้อย่างมีประสิทธิภาพ หรือภูมิคุ้มกันของผู้ป่วยเองที่ทำงานสูงมากช่วงเข้ารับการปลูกถ่าย ตลอดจนการที่ผู้ป่วยเองก็มียีน CCR5Δ32 หนึ่งข้าง (heterozygous) แม้จะไม่มีความต้านทาน HIV แบบสมบูรณ์ แต่ก็อาจช่วยลดจำนวนช่องทางที่ไวรัสใช้เข้าสู่เซลล์ และลดความเร็วในการแพร่กระจายของไวรัสได้ ทั้งหมดนี้ทำให้วงการวิจัยมีความหวังใหม่ว่า การรักษา HIV แบบปลอดยา (ART-free remission) อาจทำได้โดยไม่จำเป็นต้องรอผู้บริจาคที่มียีนแบบหายาก (CCR5Δ32/Δ32) อีกต่อไป
แม้จะเป็นก้าวสำคัญของการรักษา HIV แต่แพทย์และนักวิจัยย้ำว่าการปลูกถ่ายสเต็มเซลล์ยังเป็นวิธีที่มีความเสี่ยงสูงมาก ควรใช้รักษามะเร็งในเลือดเท่านั้น ผู้ติดเชื้อ HIV ที่ไม่ป่วยโรคเลือดยังควรใช้ยาต้านไวรัส (ART) ซึ่งปลอดภัยและควบคุมเชื้อได้ดี โดยแนวทางการรักษาในอนาคตอาจรวมถึงภูมิคุ้มกันบำบัดผสมผสาน การแก้ไขยีน และวัคซีนรุ่นใหม่ที่กำลังอยู่ระหว่างการศึกษา
สำหรับความสำเร็จจากงานวิจัยนี้ถือเป็นอีกก้าวแห่งความหวังว่า ในอนาคตการรักษา HIV ให้หายอาจไม่จำกัดอยู่เฉพาะผู้บริจาคที่หายาก แต่มีแนวทางรักษาที่อาจเข้าถึงง่ายขึ้น และความรู้ใหม่เกี่ยวกับภูมิคุ้มกันอาจนำไปสู่ยุคที่ HIV ไม่ใช่โรคเรื้อรังตลอดชีวิตอีกต่อไป
อัปเดตข้อมูลแวดวงวิทยาศาสตร์ เทคโนโลยี รู้ทันโลกไอที และโซเชียลฯ ในรูปแบบ Audio จาก AI เสียงผู้ประกาศของไทยพีบีเอส ได้ที่ Thai PBS
แหล่งข้อมูลอ้างอิง : Nature, องค์การพิพิธภัณฑ์วิทยาศาสตร์แห่งชาติ กระทรวงการอุดมศึกษา วิทยาศาสตร์วิจัยและนวัตกรรม
“รอบรู้ ดูกระแส ก้าวทันโลก” ไปกับ Thai PBS Sci & Tech