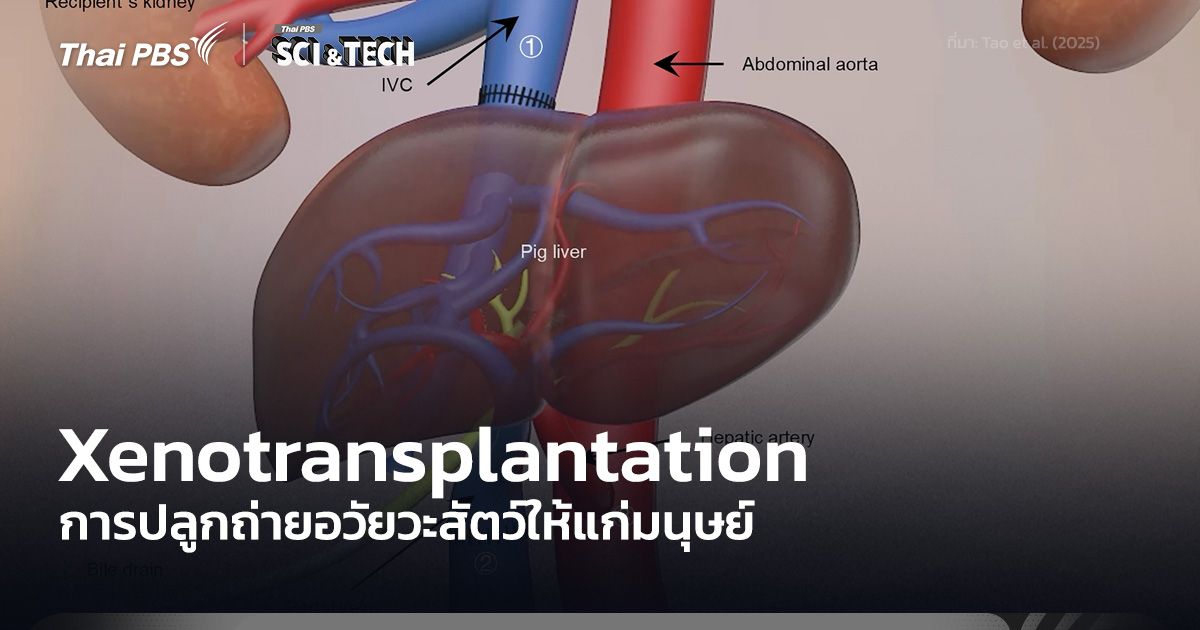
ในปัจจุบัน แม้การปลูกถ่ายอวัยวะ (Organ Transplantation) จะเป็นหัตถการที่เกิดขึ้นได้ทุกวันในโรงพยาบาลทั่วโลก แต่ผู้ป่วยจำนวนมากยังคงต้องรอคอยอวัยวะนานหลายปี เนื่องจากอวัยวะเหล่านี้ต้องมาจากผู้ที่ขึ้นทะเบียนบริจาคอวัยวะเท่านั้น อีกทั้งอัตราการบริจาคยังไม่เพียงพอกับจำนวนผู้ป่วยที่เพิ่มขึ้นทุกปี การปลูกถ่ายอวัยวะข้ามสปีชีส์ หรือ Xenotransplantation เป็นการปลูกถ่ายอวัยวะ เซลล์ หรือเนื้อเยื่อจากสัตว์ เช่น หมู ไปยังมนุษย์ จึงกำลังเป็นที่จับตามองว่าจะสามารถเข้ามาทดแทนช่องว่างดังกล่าวได้
Allotransplantation เป็นการปลูกถ่ายอวัยวะ เซลล์ หรือเนื้อเยื่อจากผู้บริจาคที่เป็นมนุษย์ไปยังผู้รับซึ่งเป็นมนุษย์เช่นกัน แต่มีความแตกต่างทางพันธุกรรมบางส่วน เช่น หมู่เลือด และกลุ่มโปรตีนบนผิวเซลล์ที่อาจไปกระตุ้นภูมิคุ้มกันได้ การปลูกถ่ายชนิดนี้เป็นรูปแบบที่พบมากที่สุดในทางคลินิก เช่น การปลูกถ่ายไต หัวใจ ตับ และปอด อย่างไรก็ตาม ข้อจำกัดสำคัญคือจำนวนผู้บริจาคไม่เพียงพอ ทำให้ผู้ป่วยต้องรอเป็นเวลานานหลายปี
Autotransplantation เป็นการนำอวัยวะ เนื้อเยื่อ หรือเซลล์จากตำแหน่งหนึ่งของร่างกายผู้ป่วยเองไปปลูกถ่ายยังตำแหน่งอื่น เช่น การปลูกถ่ายกระดูก การปลูกถ่ายผิวหนังในผู้ป่วยแผลไฟไหม้ หรือการย้ายเส้นเลือดเพื่อรักษาการอุดตันของหลอดเลือด ข้อดีคือไม่มีปัญหาการปฏิเสธอวัยวะ (Rejection) เนื่องจากเป็นเนื้อเยื่อของผู้ป่วยเอง
Syngeneic Transplantation เป็นการปลูกถ่ายระหว่างสิ่งมีชีวิตที่มีพันธุกรรมเหมือนกันหรือคล้ายกันมาก เช่น การปลูกถ่ายระหว่างฝาแฝดแท้ (Identical Twins) ซึ่งทบไม่เกิดปฏิกิริยาปฏิเสธอวัยวะ เนื่องจากมีความเข้ากันได้ทางภูมิคุ้มกันสูงที่สุด อย่างไรก็ตาม วิธีนี้พบได้น้อยมากในมนุษย์เนื่องจากข้อจำกัดด้านจำนวนผู้บริจาคที่เป็นฝาแฝดแท้
Xenotransplantation เป็นการปลูกถ่ายอวัยวะ เนื้อเยื่อ หรือเซลล์จากสัตว์ไปยังมนุษย์ โดยเฉพาะหมูมีโครงสร้างทางกายวิภาคคล้ายมนุษย์ และสามารถดัดแปลงพันธุกรรมให้ลดปฏิกิริยาตอบสนองของระบบภูมิคุ้มกันได้ วิธีนี้ถูกพัฒนาเพื่อแก้ไขปัญหาการขาดแคลนอวัยวะจากผู้บริจาคมนุษย์ แต่ยังคงต้องการการวิจัยด้านความปลอดภัย การควบคุมการติดเชื้อข้ามสปีชีส์ และประเด็นจริยธรรม
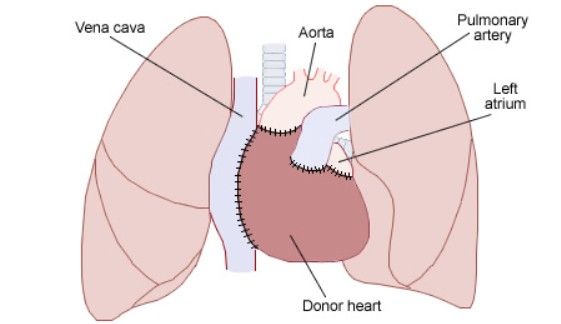
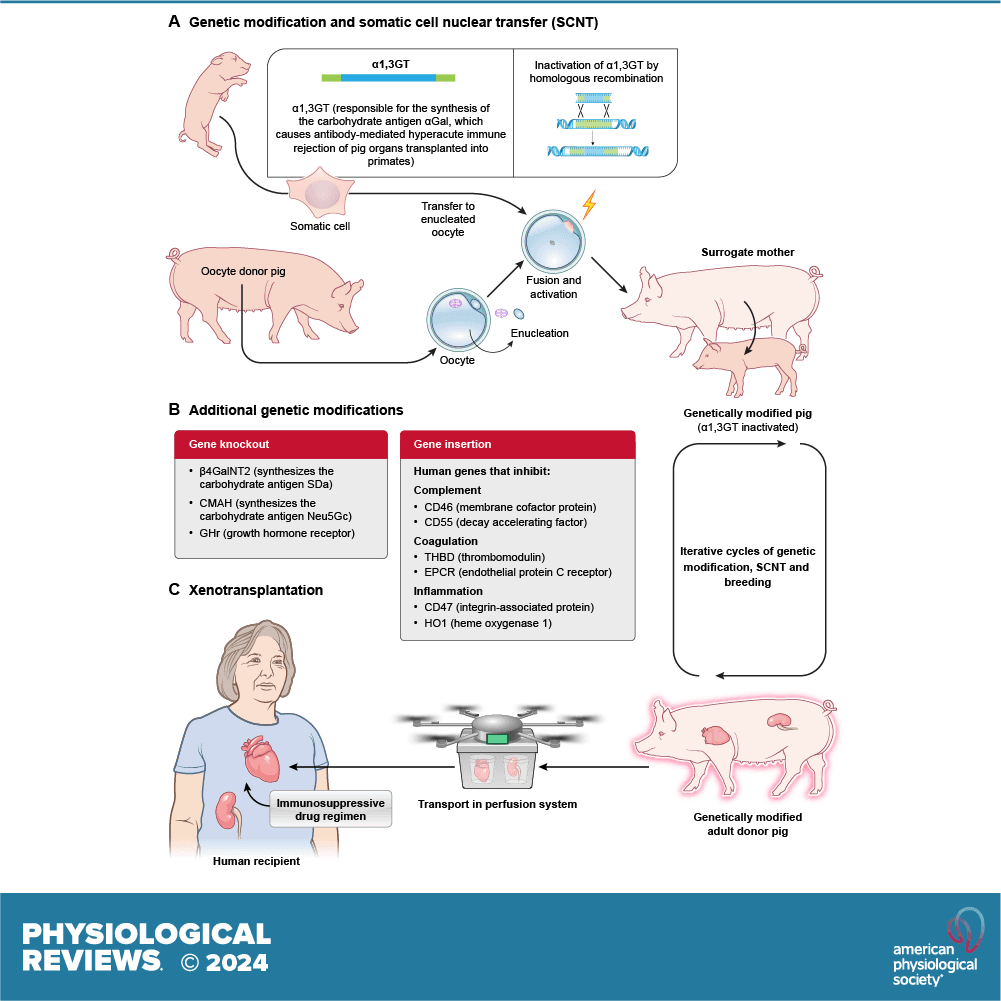
ปัจจุบันการใช้อวัยวะหมูมาปลูกถ่ายเริ่มแพร่หลายมากขึ้น เนื่องจากมีอัตราการเจริญพันธุ์สูงและเลี้ยงง่าย นอกจากนี้นักวิจัยยังสามารถดัดแปลงพันธุกรรมเพื่อลดปฏิกิริยาของภูมิคุ้มกันมนุษย์ เช่น การตัดยีนที่สร้างกลุ่มคาร์โบไฮเดรตบางจำพวกออกไป เนื่องจากเป็นสารที่กระตุ้นให้เกิดการปฏิเสธอวัยวะอย่างฉับพลันทันที (Hyperacute Rejection) และเพิ่มการแสดงออกของโปรตีนมนุษย์ที่ควบคุมการทำงานของส่วนของระบบภูมิคุ้มกัน (Complement System) เข้าไป การปลูกถ่ายไตและหัวใจจากหมูที่ผ่านการดัดแปลงพันธุกรรมสู่มนุษย์ได้ถูกทดลองในช่วงไม่กี่ปีที่ผ่านมา อย่างไรก็ตาม การปลูกถ่ายหัวใจจากหมู ผู้ป่วยมักมีชีวิตรอดต่อได้เพียงประมาณ 1–2 เดือน ขณะที่ตับ ผู้ป่วยอาจอยู่ได้นานถึงครึ่งปี ระยะเวลาการรอดชีวิตหลังจากการรับการปลูกถ่ายยังจึงเป็นข้อจำกัดอยู่
แม้จะมีความพยายามดัดแปลงพันธุกรรมแล้ว แต่อุปสรรคด้านภูมิคุ้มกันยังคงมีอยู่ การปฏิเสธอวัยวะแบบฉับพลันทันทีเมื่อแอนติบอดีในร่างกายผู้รับมองว่าอวัยวะสัตว์เป็นสิ่งแปลกปลอม ทำให้เกิดการอักเสบ เลือดจับตัวเป็นลิ่ม และสุดท้ายร่างกายจะทำลายอวัยวะที่เพิ่งปลูกถ่ายไปในที่สุดการปฏิเสธอวัยวะขั้นถัดมาเรียกว่าการปฏิเสธแบบเฉียบพลันที่หลอดเลือด (Acute Vascular Rejection) เกิดจากการทำงานของแมคโครฟาจและเซลล์ภูมิคุ้มกันอื่น ๆ ซึ่งทำให้เกิดลิ่มเลือดและการอักเสบในหลอดเลือดของอวัยวะที่ปลูกถ่าย นอกจากนี้ เซลล์ภูมิคุ้มกันชนิดเซลล์ที (T Cell) และเนเชอรัลคิลเลอร์ (Natural Killer) จะเข้ามาโจมตีอวัยวะแปลกปลอมโดยตรงผ่านกลไกการปฏิเสธระดับเซลล์ (Cellular Rejection) และสุดท้าย แม้จะป้องกันไม่ให้เกิดการปฏิเสธแบบเฉียบพลันได้ทั้งหมดแล้ว แต่ในระยะยาว ร่างกายจะเกิดการปฏิเสธอวัยวะแบบเรื้อรัง (Chronic Rejection) ซึ่งทำให้หลอดเลือดแข็งและตีบ ผู้ที่ได้รับอวัยวะปลูกถ่ายจึงต้องได้รับยากดภูมิคุ้มกันไปตลอดชีวิต
อีกประเด็นสำคัญคือ Xenozoonosis หรือการติดเชื้อข้ามสปีชีส์ การปลูกถ่ายอวัยวะจากสัตว์อาจนำเชื้อโรคที่ไม่เป็นอันตรายต่อสัตว์แต่เป็นอันตรายต่อมนุษย์เข้าสู่ร่างกาย เช่น PERVs หรือ Porcine Endogenous Retroviruses ที่พบในจีโนมของหมู
ด้านจริยธรรม การใช้สัตว์เพื่อปลูกถ่ายอวัยวะยังเป็นประเด็นถกเถียง เนื่องจาก Xenotransplantation เป็นการสังเวยชีวิตสัตว์เพื่อมนุษย์
เรียบเรียงโดย โชติทิวัตถ์ จิตต์ประสงค์
อัปเดตข้อมูลแวดวงวิทยาศาสตร์ เทคโนโลยี รู้ทันโลกไอที และโซเชียลฯ ในรูปแบบ Audio จาก AI เสียงผู้ประกาศของไทยพีบีเอส ได้ที่ Thai PBS
“รอบรู้ ดูกระแส ก้าวทันโลก” ไปกับ Thai PBS Sci & Tech